Надання першої медичної допомоги при гострих порушеннях дихання та зупинці сердця.
- Головна
- Тактична медицина
- Надання першої медичної допомоги при гострих порушеннях дихання та зупинці сердця.
НАДАННЯ ПЕРШОЇ МЕДИЧНОЇ ДОПОМОГИ ПРИ ГОСТРИХ ПОРУШЕННЯХ ДИХАННЯ. НАДАННЯ ПЕРШОЇ МЕДИЧНОЇ ДОПОМОГИ ПРИ ЗУПИНЦІ СЕРЦЯ.
Відновлення і забезпечення прохідності дихальних шляхів пораненого починають здійснювати в жовтій зоні та на всіх подальших етапах евакуації. Нагадаємо, що за непрохідності дихальних шляхів повітря не надходить до легень (такий стан називають асфіксією), кров не збагачується киснем. Через 5 хв насамперед починає страждати головний мозок і серцевий м’яз. Настає зупинка серця. У зв’язку з цим, уміння відновлювати і забезпечувати прохідність дихальних шляхів є обов’язковою навичкою для бійця в бойових умовах.
У жовтій зоні під час першого контакту з пораненим боєць, який надає домедичну допомогу, визначає в пораненого рівень притомності, запитавши в нього: «Як почуваєшся? Де болить?» Якщо поранений відповідає, значить, дихальні шляхи в нього прохідні.
Основні причини непрохідності дихальних шляхів на полі бою.


Рисунок 1 – Схема перекривання дихального горла в положенні непритомного постраждалого на спині (а — норма; б — непрохідність дихальних шляхів через западання язика)
- Висока вірогідність непрохідності дихальних шляхів (рис.1а) виникає в непритомного пораненого, особливо якщо він лежить на спині. За цих умов під впливом сили земного тяжіння м’язи язика зміщуються назад, перекриваючи вхід у дихальне горло (рис. 2б).
- Значна вірогідність непрохідності дихальних шляхів виникає, коли непритомний поранений перебуває в положенні, що блокує дихальні шляхи, наприклад сидячи з опущеним униз підборіддям.
- Перешкоджати руху повітря до легень можуть фрагменти травмованих м’яких тканин ротової порожнини і глотки.
Кожен із цих випадків може швидко призвести до смерті, але цього можна уникнути, якщо використовувати правильну техніку відновлення і забезпечення прохідності дихальних шляхів та постійно перевіряти стан пораненого.
Надання першої медичної допомоги при гострих порушеннях дихання
Як тільки завершили контроль кровотечі та огляду пораненого наступним кроком має бути оцінка стану прохідності дихальних шляхів.
Допомога повинна надаватися з найменш агресивної процедури до найагресивнішої.
Не роби спроб відновлення прохідності дихальних шляхів, якщо поранений притомний і самостійно добре дихає.
Дозволь пораненому перейняти для себе найзручнішу позу, яка найкраще забезпечує прохідність його дихальних шляхів – напівсидячи.
Для того, щоб санітарний інструктор навчився правильно надавати домедичну розширену допомогу, він повинен знати техніку відновлення дихання у пораненого в бойових (секторі укриття) і небойових умовах.
Перевірка реакції пораненого на подразники.
Якщо здається, що поранений непритомний, перевір його реакцію на подразники. Запитай його голосно, але м’яко: „З тобою все гаразд?“ Також обережно струси або поплещи його по плечу. Якщо поранений не відповідає, тобі необхідно укласти його на спину і відкрити його дихальні шляхи.
Розміщення пораненого
Якщо поранений не лежить на спині, уклади його на спину. Це положення дозволить тобі краще оцінити стан пораненого і прохідність дихальних шляхів.
Алгоритм оцінки дихання і відновлення прохідності дихальних шляхів
- Встань на коліна поряд з пораненим так, щоб твої коліна знаходилися біля його плечей. Між тобою і пораненим повинне залишитися досить місця, щоб ти міг перекотити його до себе.
- Підніми руку пораненого, яка знаходиться ближче до тебе, і поклади її за його голову.
- Поправ ноги пораненого так, щоб вони лежали поруч і прямо (чи майже прямо).
- Поклади одну свою руку під голову і шию пораненого. Цією рукою ти підтримуватимеш його голову, поки його перевертатимеш.
- Вільною рукою потягни через спину пораненого і вхопися за одяг в районі його пахвової западини.
- Спокійно і рівномірно потягни пораненого за одяг на себе. Підтримуй голову і шию пораненого на одному рівні з торсом і перевертай його.
- Переверни пораненого цілком, підтримуючи його голову і шию на одному рівні.
- Після того, як поранений перевернутий на спину, поклади його руки уздовж тулуба.
Відкриття дихальних шляхи пораненого (методом закидання голови і підняття підборіддя)
Коли поранений непритомніє, усі його м’язи розслабляються. Це розслаблення може привести до того, що корінь язика пораненого може запасти в горло і перекрити дихальні шляхи. Якщо витягнути язик і усунути перешкоду, дихання пораненого може відновитися самостійно. Нижче описаний стандартний метод відкриття дихальних шляхів – закидання голови і підняття підборіддя.
ПРИМІТКА: Навіть якщо поранений дихає, закидання голови і підняття підборіддя допоможе тримати дихальні шляхи відкритими і полегшить дихання.
Згідно алгоритму відновлення прохідності дихальних шляхів, санітарний інструктор повинен (рис. 1):
1). Встати на коліна на рівні плечей пораненого.
2). Покласти одну руку йому на лоб і твердо натиснути долонею, закидаючи його голову назад, доклавши другу руку під шию. При цьому відбувається часткове відкривання рота, а іноді і відвисання підборіддя.
3). Потім двома руками захопити нижню щелепу за кути шелепи, ще більше трохи відкрийте рот і виведіть нижню щелепу вперед.
4). Рухати підборіддя вперед до тих пір, поки верхні і нижні зуби майже зіткнуться. Рот не має бути закритий, оскільки це може завадити диханню, якщо носові дихальні шляхи блоковані або пошкоджені. Якщо потрібно, великим пальцем можна злегка притиснути нижню губу пораненого, щоб тримати його рот відкритим.


Рисунок 1 – метод закидання голови і підняття підборіддя.
УВАГА: Не піднімати нижню щелепу великим пальцем.Не давити пальцями занадто сильно на м’які тканини під підборіддям, оскільки це може перекрити дихальні шляхи. Не закривати повністю рот пораненого.
5). Якщо у ротовій порожнині пораненого виявлено сторонні предмети (вибиті зуби, зубні протези, осколки лицьових кісток або блювотні маси), що може перекривати дихальні шляхи, потрібно витягнути пальцями обмотаними тканиною (бинтом) як найшвидше.

РИСУНОК 2 – ПРИКЛАД РОЗБЛОКУВАННЯ ДИХАЛЬНИХ ШЛЯХІВ.
Перевірка наявності дихання у пораненого
Підтримуючи пораненого в положенні із закиненою головою і підведеним підборіддям, санітарний інструктор повинен нахилитися вухом до його носа і рота, а очима стежите за рухом грудної клітки і живота. При цьому, тримати голову закиненою назад, а підборіддя піднятим. Отже, перевіряючи наявність дихання у пораненого:
- Дивіться, чи рухається грудна клітка.
- Слухайте, чи виходить повітря при видиху.
- Відчуйте потік повітря на щоці.
ВИЗНАЧТЕ ПОТРІБНУ ДІЮ
Якщо поранений у свідомості і дихає самостійно, порахуй кількість вдихів/видихів за 15 секунд. Якщо частота дихання менше двох дихальних циклів за 15 секунд (один дихальний цикл — це один вдих і один видих), встав назофарингеальний повітровід і уклади пораненого в положення на бік.
Якщо поранений у свідомості і дихає самостійно, але видає звуки, що хропуть або булькають, встав носову трубку і уклади пораненого в положення на бік.
Якщо поранений без свідомості, встав назофарингеальний повітровід і уклади його в положення на бік.
Якщо поранений не дихає, і у нього немає проникаючих поранень грудей, перевір пульс на сонній артерії.
Якщо пульсу на сонній артерії немає, перевір реакцію зіниць на світло. У випадку, коли зіниці реагують на світло — звужуються, починай робити штучне дихання. Коли ж зіниці не реагують на світло – широкі, припини спроби порятунку.
Якщо поранений не дихає, у нього проникаюче (відкрите) поранення грудей, і він не намагається дихати, робити штучне дихання не слід.
Техніка введення носогорлового повітроводу
Носогорловий повітровід — це м’яка, еластична трубка, що вставляється в ніс пораненого для забезпечення проходу повітря. Цей повітровід може бути використаним у притомних поранених, оскільки не стимулює блювотний рефлекс. Якщо є ознаки травми обличчя чи голови, носогорловий повітровід не використовують.
Добирання для пораненого носогорлового повітроводу.
- Виберіть повітровід, що приблизно відповідає діаметру ніздрі пораненого. Можете використати мізинець пораненого як показник (відповідає приблизно діаметру ніздрі).
- Упевніться, що довжина трубки відповідає довжині від кінчика носа до мочки вуха.
- Не використовуйте повітровід, якщо він не підходить за розміром.
Введення носогорлового повітроводу.
- Працюйте в рукавичках.
- Оберіть найбільший діаметр повітроводу, що може бути встановлений у ніздрю пораненого без застосування сили. Виміряйте довжину трубки від кінчика носа пораненого до мочки його вуха (рис. 3)
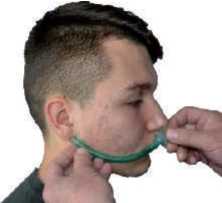
Рисунок 3 – Добирання довжини повітроводу

Рисунок 4 – Змазування носоглоткового повітропроводу стерильним гелем

Рисунок 5 – Відкриття носового отвору пораненого
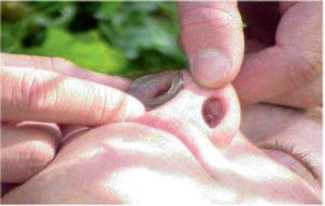
Рисунок 6 – Повітропровід вставлений, і його край прилягає до ніздрі
- Змастіть зовнішню частину трубки лубрикантом на водяній основі (рис. 4).
- Тримайте голову пораненого в нейтральному положенні, розкрийте носовий отвір пораненого, для цього натисніть на кінчик носа пораненого. Зазвичай для першої спроби використовують праву ніздрю (рис. 5).
- Вставте повітровід через ніздрю, допоки фланець не розміститься рівно на ніздрі пораненого (рис. 6).
- Ніколи із силою не штовхайте повітровід. Якщо ви відчуваєте опір, витягніть повітропровід і спробуйте вставити його в іншу ніздрю. Якщо не вдається ввести повітропровід у жодну ніздрю, укладіть пораненого в положення на бік й покличте старшого бойового медика.
- Зафіксуйте повітропровід за допомогою шматочка липкої стрічки.
Далі можна безпечніше продовжувати первинний і вторинний огляд, скільки но- согорловий повітровід не дозволить запасти язику. Якщо постраждалого потрібно залишити (наприклад виникло повторне бойове зіткнення тощо), слід перевести пораненого в положення на бік.
Процедура перевірки пульсу на сонній артерії
Продовжуй тримати дихальні шляхи пораненого відкритими, притискаючи його лоб однією рукою;
знайди сонну артерію на тій стороні шиї пораненого, яка ближче до тебе. Одна сонна артерія знаходиться в заглибленні зліва від дихального горла (трахеї), друга – в такому ж поглибленні справа;
вказівним і середнім пальцями вільної руки знайди артерію у ямці поряд з кадиком;
після того, як ти знайшов артерію, обережно притисни її вказівним і середнім пальцями і слухай пульс впродовж 5-10 секунд.
УВАГА: Не застосовуй великий палець для вимірювання пульсу. Якщо використати великий палець, можна помилитися, прийнявши за пульс пораненого – пульс у вашому великому пальці.
якщо поранений почав дихати самостійно, встав назофаренгіальний повітропровід у разі необхідності. Назофаренгіальний повітропровід використовують, якщо поранений без свідомості, якщо частота його дихання менше двох разів за 15 секунд, або якщо поранений видає звуки, що хропуть або булькають.
Продовжуй робити штучне дихання до тих пір, поки поранений не почне дихати сам, або доки пульс не перестане прослуховуватися, або доки тобі не скаже зупинитися керівник вашого підрозділу або санітарний інструктор.
Штучне дихання.
Існують декілька методів штучного дихання, найбільш ефективними з яких вважаються «рот-в-рот» та «рот-в-ніс».
Метод штучного дихання «рот-в-рот».
а) Одну руку кладуть на лоб потерпілого та стискують його ніздрі великим та вказівним пальцями. Цією ж рукою розгинають голову назад з метою відкриття дихальних шляхів. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед.

б) Роблять глибокий вдих та щільно притуляють рот до рота потерпілого.
в) Здійснюють повний видих в рот потерпілому, одночасно спостерігаючи за рухами грудної клітки. Якщо рухи грудної клітини відсутні то необхідно:
перевірити правильність виконання заходів з відновлення прохідності дихальних шляхів та герметичність закриття рота та носа потерпілого;
здійснити повторний видих повітря в рот потерпілому; при відсутності рухів грудної клітки – заходи щодо усунення обструкції верхніх дихальних шляхів;
г) Після появи рухів грудної клітки потерпілого необхідно визначити його пульс на сонній артерії, при цьому треба постійно підтримувати другою рукою голову потерпілого в розігнутому стані.
При наявності пульсу і дихання штучне дихання припиняють. При наявності пульсу і відсутності дихання його продовжують; при відсутності пульсу здійснюють непрямий масаж серця.
Штучне дихання виконується із розрахунку один вдих кожні 5 с (12 вдихів за хвилину) з перевіркою наявності пульсу кожні 12 вдихів, при цьому час на визначення пульсу не повинен перевищувати 5 с.
Метод штучного дихання «рот-в-ніс».
Цей метод використовується у випадку травми нижньої щелепи, порушення герметичності ротової порожнини, спазмі щелеп та інших станах, які перешкоджають проведенню штучного дихання методом «рот-в-рот».
Метод штучного дихання «рот-в-рот» з використанням повітроводу.
Особливість даного методу полягає лише в тому, що для запобігання западанню язика та створення більшої герметичності в ротовій порожнині потерпілого використовують повітропровід, який являє собою S-подібну гумову трубку з круглим щитком посередині. Повітропровід вводять між зубами спочатку випуклою стороною донизу, а потім повертають цією стороною догори і просувають вздовж язика аж до кореня. При цьому язик притискається трубкою повітроводу до дна порожнини рота. Всі наступні етапи штучного дихання ідентичні розглянутим вище.

Надання першої медичної допомоги при зупинці серця.
Найчастішими причинами зупинки серця в умовах бойової обстановки є гострі порушення дихання; масивна крововтрата; шок; вогнепальна, механічна, електрична або опікова травма, отруєння.
Зупинка серця призводить до припинення кровообігу в життєво важливих центрах головного мозку, що викликає швидку втрату свідомості, зупинку дихання. Відновлення життєво важливих функцій організму можливе лише у короткий період часу (не більше 5 хвилин) після зупинки кровообігу і дихання. Якщо заходи з відновлення серцевої діяльності будуть розпочаті протягом цього часу, то вони можуть допомогти відновити всі функції організму, включаючи свідомість.
Техніка зовнішнього масажу серця.
Серце розташовується в грудній порожнині між двома кістковими утвореннями: тілами хребців ззаду і грудиною спереду. При стисненні грудної клітки в горизонтальному положенні тіла на глибину 4-5 см серце виштовхує кров в аорту і легеневу артерію та присмоктує венозну кров.
При проведенні зовнішнього масажу серця потерпілого укладають на спину на тверду і рівну поверхню. Стають зліва від хворого, відшукують в надчеревній ділянці кінець грудини і на відстані двох пальців вгору, по середній лінії кладуть долоню кисті найширшою її частиною. Другу долоню розташовують хрестоподібно зверху. Далі, не згинаючи рук, здійснюють сильне натискання на грудину у напрямку до хребта на глибину 4-5 см і через невелику паузу відпускають, не відриваючи рук від поверхні грудної клітки. Необхідно повторювати ці рухи з частотою не менше 60 натискань за одну хвилину, оскільки менша частота не забезпечує достатнього кровообігу. Стискати грудну клітку слід енергійно, під дозованим тиском, щоб викликати пульсову хвилю в сонній артерії.
При проведенні масажу у дорослих необхідно застосовувати не тільки силу рук, але і натискати всім корпусом тіла. У дітей віком понад 5 років зовнішній масаж серця здійснюють однією рукою, у грудних дітей і новонароджених – кінчиками вказівного і середнього пальців, при цьому, частота стискань становить 100-110 рухів за хвилину.


Про ефективність масажу можна судити по зміні забарвлення шкірних покривів, появі пульсу на сонній артерії, звуженню зіниць. Припиняти зовнішній масаж серця можна кожну хвилину лише на 3-5 с, щоб переконатися у відновленні серцевої діяльності. Якщо після припинення масажу пульс не визначається, а зіниці знову розширюються, масаж потрібно продовжити.
Найбільша ефективність зовнішнього масажу серця досягається у поєднанні з штучним диханням.
Якщо допомогу надає один чоловік, то співвідношення маніпуляцій повинно складати 2:15, тобто на кожні два швидкі вдування повітря в легені необхідно здійснити 15 стискань грудини.
При цьому, особа, що надає допомогу займає по відношенню до хворого найзручнішу позицію, яка дозволяє виконувати обидва прийоми, не міняючи свого положення. Під плечі хворого слід покласти валик із згорнутого одягу, щоб голова була розігнута, а дихальні шляхи відкриті.
Якщо допомогу надають дві людини, то співвідношення прийомів повинне бути 1:5. Один проводить зовнішній масаж серця, інший – штучне дихання після кожного п’ятого стискання грудини, у момент розпрямлення грудної клітки. Якщо серцева діяльність відновилася, пульс став виразним, шкірні покриви порожевіли, масаж серця припиняють, а штучне дихання продовжують в тому ж ритмі до відновлення самостійного дихання.
Проникні поранення грудей. Огляд грудної клітки
Проникні поранення грудної клітки — ушкодження, за якого канал рани має сполучення з плевральною порожниною.
У тілі людини є дві легені, кожна з яких розміщена в окремій герметичній плевральній порожнині в грудній клітці — вузькій замкнутій щілині між пристінковою і легеневою плеврою (тонкою сполучно-тканинною мембраною, покритою епітеліальним шаром — серозною пластинкою, яка вкриває легені та стінки грудної порожнини зсередини).
У плевральній порожнині міститься приблизно 20 мл серозної рідини, яка зволожує листки плеври, зменшуючи коефіцієнт тертя між ними під час вдиху і видиху (рис. 7). Тиск у плевральній порожнині завжди від’ємний, тобто нижчий від атмосферного. Під час вдиху об’єм грудної порожнини зростає, відповідно тиск у плевральній щілині ще більше зменшується, тому легені розтягуються, завдяки чому повітря через трахею і бронхи надходить в їх альвеоли. Під час видиху навпаки об’єм грудної порожнини зменшується і тиск у плевральній щілині дещо збільшується, тому розтягнуті легені спадаються та виштовхують повітря назовні.
Поранення грудної клітки класифікують на: вогнепальні (кульові, осколкові) (рис. 8); невогнепальні (рис. 9); одиночні; множинні; проникні; непроникні; з пошкодженням кісток; без пошкодження кісток. За характером ранового каналу рани бувають наскрізні, сліпі, дотичні.
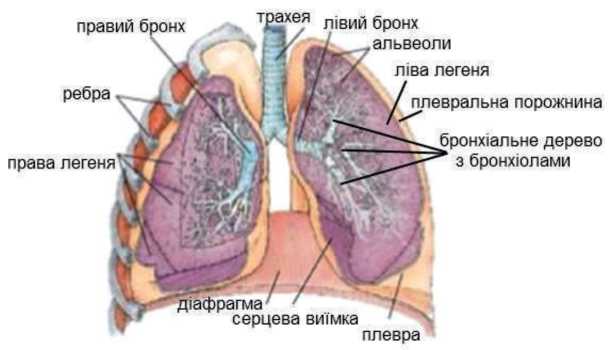
Рисунок 7 – Будова легень
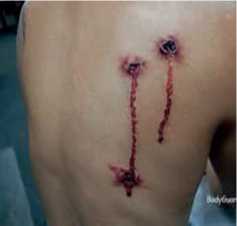
Рисунок 8 – Вогнепальні поранення грудної клітки
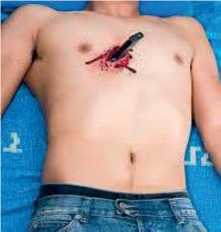
Рисунок 9 – Проникна рана грудної клітки – поранення ножем
Проникні поранення грудної клітки ушкоджують стінки грудної клітки, тканини легень та бронхів, великих судин та серця. Якщо рана розміщена нижче за лінію, що проходить на рівні сосків, можуть ушкоджуватися й органи черевної порожнини.
Головною ознакою проникних поранень грудної клітки є наявність рани з пошкодженням плеври. Часто ушкодження внутрішньогрудних органів створюють небезпеку для життя постраждалих: виникнення внутрішньої кровотечі, пневмоторакс (рис. 10а), емфізема середостіння і легенево-серцева недостатність.
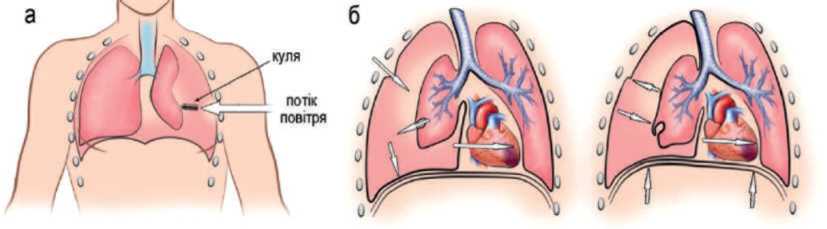
Рисунок 10 – Проникні поранення грудей:
а) з відкритим пневмотораксом; б) з клапанним пневмотораксом
Наслідком стає спадання легені від стискання повітрям за однобічного та обох легенів — за двобічного пневмотораксу (або за гемопневмотораксу — скупчення крові та повітря в плевральній порожнині внаслідок ушкодження під час поранення міжреберних артерій, судин грудної клітки, легенів і органів середостіння тощо). Дихання утруднюється (понад 20 вдихів за хвилину), з рани тече кров (вона може бути яскраво-червоною, пінистою), виникає звук всмоктування повітря через рановий отвір під час кожного вдиху, можливе кровохаркання.
Про внутрішню кровотечу в разі проникних поранень грудної клітки свідчитиме відчуття крепітації під час пальпації (обмацування) грудної клітки (крепітація утворюється внаслідок проникнення повітря в м’які тканини — утворюється т. зв. підшкірна емфізема, під час натискання на них виникає звук, що нагадує хрускіт); несиметричне підняття грудної клітки під час вдиху (у постраждалого можуть бути зламані кілька ребер та стиснута легеня); бліда, холодна або волога на дотик шкіра; нудота, блювота; відчуття спраги; порушення притомності.
Особливо важкі ушкодження бувають під час вогнепальних поранень грудної клітки. Куля ушкоджує органи і тканини як прямим, так і боковим ударом та руйнує їх на значній відстані від ранового каналу.
Розрізняють закритий, відкритий і клапанний пневмоторакси, останній буває зов
нішнім та внутрішнім. У разі закритого пневмотораксу повітря через рану проникло в плевральну порожнину і рана закрилася. Хоч невелика кількість повітря в плевральній порожнині не загрожує життю, однак вимагає невідкладного проведення домедичної допомоги. За наявності відкритого пневмотораксу, повітря через відкриту рану в грудній клітці або в легені на вдиху надходить у плевральну порожнину, а на видиху виходить назовні. Повітря, що надходить у плевральну порожнину, спричиняє спадання (колапс) легені та її зміщення разом з органами середостіння в здоровий бік. Під час видиху ця легеня частково розправляється за рахунок перекачування повітря з протилежної легені, а середостіння повертається в попереднє положення. Але таке повітря містить меншу кількість кисню, ніж атмосферне, що значно зменшує вентиляцію легенів та утруднює приплив крові до серця – це призводить до гострого кисневого голодування і зростання об’єму не збагаченої киснем крові у великому колі кровообігу.
Про відкритий пневмоторакс свідчать зяяння рани грудної клітки і шум повітря, що вільно проникає через рану грудної клітки в плевральну порожнину на вдиху і на видиху.
Напружений (клапанний) пневмоторакс.
Проникні поранення з клапанним пневмотораксом. Зовнішній клапанний пневмоторакс виникає внаслідок утворення клапана із м’яких тканин ранового каналу грудної стінки. На вдиху він відкривається і повітря надходить у плевральну порожнину, на видиху краї рани сходяться і перекривають вихід повітря. Внутрішній клапанний пневмоторакс утворюється за одночасного ушкодження бронха і виникнення клаптикової рани легені, яка і є клапаном. На вдиху повітря із рани легені теж проникає в плевральну порожнину, а на видиху цей клапан не випускає його через цю рану. Відповідно при кожному наступному вдиху об’єм повітря в плевральній порожнині зростає, що спричиняє зростання внутрішньоплеврального тиску і зміщення органів середостіння у здоровий бік (рис. 10б). Наслідком стає різке зменшення легеневої вентиляції і настання гострої дихальної недостатності та розлад серцево-судинної системи.
Після вирівнювання внутрішньоплеврального тиску з атмосферним клапанний пневмоторакс переходить у напружений пневмоторакс. Завдяки прогресуючому накопиченню повітря в плевральній порожнині внутрішньоплевральний тиск перевищує атмосферний. Це спричиняє стиснення легені на стороні ураження, а також зміщує і стискає середостіння з усіма його органами та протилежну легеню. Стиснення великих венозних судин знижує венозний відтік та обсяг викиду крові серцем. Легеня спадається і не бере участі в диханні, видимі слизові та шкіра набувають синюшного відтінку (ціаноз).
Загальний стан таких постраждалих, як правило, украй тяжкий через розвиток гострої дихальної недостатності з блискавично наростаючою задишкою та значний розлад кровообігу. Про наявність клапанного пневмотораксу свідчить виражена підшкірна емфізема, яка швидко поширюється.
Також іншими ознаками напруженого пневмотораксу в постраждалого є:
- швидке (прискорене) дихання або поверхневе дихання, пізніше – ослаблення дихання,
- утруднення дихання або його відсутність;
- бліде обличчя та поява синюшності (ціаноз) губ, порожнини рота, кінчиків пальців і нігтів, причиною її є зниження вмісту кисню в крові;
- поява роздутих вен на шиї;
- відсутність пульсу на променевій артерії, що свідчить про падіння артеріального тиску крові (гіпотонія);
- шкіра, яка стає холодною та липкою;
- виникнення неспокою, збудження і відчуття страху;
- погіршення або втрата свідомості та погіршення стану постраждалого.
У бойовій обстановці всі вказані вище ознаки і симптоми розпізнати важко, тому варто завжди вважати, що в пораненого з проникним пораненням грудної клітки наявний напружений пневмоторакс.
Тяжкість проникних поранень грудей залежить від характеру ушкоджень внутрішньогрудних органів, пневмотораксу і масивності гемотораксу (наявності крові у плевральній порожнині).
У разі проникних поранень грудної клітки, крім рани грудної стінки, можуть ушкоджуватися важливі для життя органи: легені, трахея, крупні бронхи, великі кровоносні судини грудей, перикард (серцева сумка) і серце, стравохід, діафрагма тощо. Можливі різні поєднання цих ушкоджень. Вони частіше трапляються під час бойових дій. У сучасних воєнних конфліктах частота поранень грудної клітки сягає 8-12 %. Під час проникних поранень її у 80 % випадків ушкоджуються легені, у 10-15 % — перикард, серце та великі судини, до 5 % — трахея, стравохід та діафрагма. У випадку проникного поранення грудної клітки смерть настає від 10-15 хвилин до однієї години.
Причинами її є: напружений пневмоторакс, спадання легені з боку поранення та вимикання її з акту дихання, поранення серця та судин з утратою значної кількості крові.
Поранення легень вважають дуже небезпечними для життя. Вони виникають унаслідок порушення цілісності грудної клітки і плеври. Основними симптомами поранень легень є кровохаркання, підшкірна емфізема і гемопневмоторакс (скупчення крові та повітря в плевральній порожнині).
Ушкодження легень можуть супроводжуватися переломом ребер та інших кісток грудної клітки; бути ізольованими або поєднуватися з травмами голови, живота, таза, кінцівок тощо.
Тому, хто надає домедичну допомогу, потрібно впевнено володіти такими навичками: швидко провести огляд постраждалого, визначити притомність, наявність дихання; викликати бригаду екстреної (швидкої) медичної допомоги; за відсутності в постраждалого дихання, розпочати СЛР.
Огляд грудної клітки. Перед оглядом та початком надання домедичної допомоги необхідно переконатися у відсутності небезпеки на місці події для себе та постраждалого від травмувального чинника, що вже діяв, загрози від зовнішнього середовища та загрози від пораненого і тільки після цього надавати йому допомогу.
Якщо місце небезпечне, то треба дочекатися прибуття рятувальників. Перед тим, як надавати допомогу постраждалому, слід отримати його пряму або непряму згоду. Також потрібно перед оглядом надягнути одноразові гумові або латексні рукавички!
Оптимальне положення постраждалого перед оглядом та початком надання домедичної допомоги — напівсидячи (на підлозі або на землі). Його треба попросити помовчати, не поїти і не годувати.
Під час зовнішнього огляду слід виявити місця ран, додаткових ушкоджень, зокрема крововиливів (гематом), визначити ступінь їх тяжкості. Обережне обмацування виявить переломи.
За наявності ран насамперед орієнтуються на розміщення вхідного і вихідного отворів і на напрямок ранового каналу.
Послідовність огляду постраждалого
Зауважте, чи є під ним калюжка крові. Проводячи огляд постраждалого, визначте наявність притомності, дихання, за його відсутності розпочати серцево-легеневу реанімацію та викликати бригаду екстреної (швидкої) медичної допомоги.
Для визначення локалізації та характеру поранень і надання домедичної допомоги постраждалому з пораненнями грудної клітки потрібно спочатку звільнити її від одягу, у військовослужбовців – зняти бойове спорядження і форму. Щоб додатково не травмувати та не ускладнювати стан постраждалого, необхідно одяг із нього знімати, починаючи з неушкодженого боку, а одягати – у зворотному порядку.
За сильної кровотечі для економії часу одяг розрізають по швах або розривають, щоб вивільнити місце поранення. Без особливої на те потреби повністю роздягати постраждалого (особливо в холодну пору) не потрібно. Достатньо звільнити від одягу тільки ту частину тіла, на якій видно сліди від дії ушкоджувального предмета; розстебнути (зняти) одяг, що перешкоджає диханню, і тоді оглянути грудну клітку.
Треба визначити наявність у постраждалого відкритих поранень грудної клітки: виявити вхідні та вихідні отвори ран, чужорідні тіла в них, відломки ребер, які вийшли через шкіру назовні, зовнішню кровотечу з рани, ознаки пневмотораксу, емфізему підшкірної клітковини тощо.
Руками відкрийте ділянку навколо виявленої відкритої рани грудної клітки. Якщо до рани прилипли шматки одягу, не намагайтеся видалити їх, тому що це може спричинити додаткові ушкодження і посилити біль. Обережно обріжте одяг, що прилип до рани. Не пробуйте очищати рану та видаляти предмети, що застрягли в ній. Якщо в пораненого більш ніж одна відкрита рана грудної клітки, обробіть ту рану, яка виявлена першою, а потім інші.
За вогнепального поранення обов’язково треба перевірити вірогідне місце виходу кулі, яке може бути в кілька разів більшим за вхідний отвір.
Найголовніше — якнайшвидше герметично закрити рану (рани) повітронепроникним засобом, щоб повітря під час вдиху не всмоктувалося в грудну клітку. З цією метою використовують герметизуючу (оклюзійну) наклейку — спеціальний пластир для закриття ран у грудній клітці.
Під час проникного поранення грудної клітки заклеювати рану слід на максимально глибокому видиху. Якщо необхідно провести серцево-легеневу реанімацію, слід інтенсивно натиснути на груднину, заклеїти рану і лише після цього починати здійснювати штучне дихання.
Якщо з рани грудної клітки стирчить якийсь предмет, не намагайтеся його витягнути. Накладіть герметичний матеріал навколо нього, щоб створити герметичну пов’язку, наскільки це можливо. Закріпіть цей предмет накладанням довкола нього стерильної ватно-марлевої пов’язки, але так, щоб предмет не був повністю закритий пов’язками. Загерметизуйте інші проникні рани грудної клітки.
Використання герметизуючих (оклюзійних) наклейок
Промисловість виготовляє кілька різновидів оклюзійних пов’язок та оклюзійних грудних пластирів з клапаном (рис. 11). Оклюзійні пов’язки продаються у всіх аптеках. Їх використання дає змогу швидко та надійно закрити відкритий пневмоторакс і відновити від’ємний тиск у плевральній порожнині, завдяки чому відбудеться розправлення легені та відновлення її функції. Також своєчасне застосування оклюзійної пов’язки зупиняє кровотечу, захищає ушкоджені ділянки тіла від тертя, ударів та інфікування рани. Тому технікою її накладення повинен володіти не тільки медичний персонал, але й інші люди.
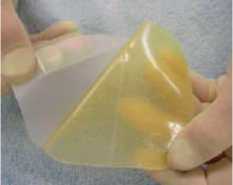


Рисунок 11 – Стандартна оклюзійна пов’язка (а); оклюзійний грудний пластир з клапаном для випускання повітря з рани (б)
За відсутності стандартної оклюзійної пов’язки можна використати липкий пластир, оболонку з прогумованої тканини індивідуального пакета (накладати на рану внутрішньою стерильною поверхнею), поліетиленову або целофанову плівку, клейончасту прокладку тощо. Потрібно зафіксувати таку пов’язку навколо рани, що засмоктує повітря, лейкопластиром тільки з трьох боків, залишивши один її край вільним (рис. 12). Тоді пов’язка утворює односторонній клапан і не дає зовнішньому повітрю проходити через отвір рани в грудну клітку на вдиху та стискати легені й серце. Вона, навпаки, створює умови для випуску його на видиху, що усуватиме пневмоторакс. Але якщо після накладання оклюзійної пов’язки стан постраждалого погіршується, то її треба зняти (можливо пов’язка починає створювати напружений пневмоторакс).
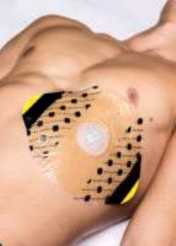
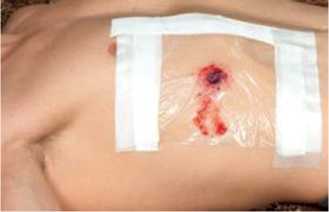
Рисунок 12 – Оклюзійна (герметична) тимчасова пов’язка: а – стандартна; б – з поліетиленової плівки, закріпленої лейкопластиром
Перед накладанням оклюзійних пов’язок слід очистити шкіру навколо рани від крові та іншої рідини (для поліпшення зчеплення пов’язки зі шкірою). Потім попросити постраждалого зробити глибокий видих і затримати дихання – у такий спосіб певна кількість повітря вийде з грудної клітки через рану. Відповідно постраждалий швидше зможе відновити нормальне дихання після її герметизації.
Під час накладення оклюзійної пов’язки постраждалому з напруженим пневмотораксом потрібно спочатку тимчасово припідняти її край, щоби випустити надлишкове повітря з плевральної порожнини.
Якщо в разі вогнепального поранення грудної клітки виявлено й вихідний отвір, на нього теж треба накласти оклюзійну пов’язку, як описано вище, та зафіксувати її з усіх боків.
Щоб загерметизувати рану, краї герметизуючої (оклюзійної) пов’язки мають виходити хоча б на п’ять сантиметрів за її краї з усіх боків, інакше пов’язка не створить герметичності й навіть може всмоктатися в рану.
За наявності великої рани на неї треба накласти стерильну серветку, а як оклюзійну пов’язку доцільно використовувати зазначені вище підручні матеріали. Потім поверх герметизуючої пов’язки треба накласти ватно-марлеві подушечки і зафіксувати на грудній клітці широким бинтом.
Якщо після накладання оклюзійної пов’язки стан постраждалого різко погіршується, то її треба зняти: можливо, вона починає створювати напружений пневмоторакс. Носити оклюзійну пов’язку довше ніж 5 годин не можна.
Розміщення поранених з пневмотораксом. Притомного постраждалого після накладення оклюзійної пов’язки доцільно посадити, притуливши спиною до якоїсь поверхні, щоб він міг на неї обпертися. Можливо, йому буде легше дихати в сидячому положенні (рис. 13). Якщо постраждалий не може сидіти, то покладіть його пораненим боком (відновне положення) до вибраної поверхні (рис. 14). Тиск при контакті з поверхнею буде виконувати роль «шини» для травмованого боку і сприятиме зменшенню болю. Укутати постраждалого термопокривалом для запобігання замерзанню або для захисту від прямих сонячних променів у спекотну пору року.

Рисунок 13 – Постраждалий у сидячому положенні, укритий термопокривалом
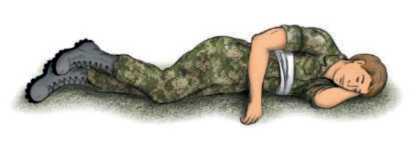
Рисунок 14 – Постраждалий у сидячому положенні, укритий термопокривалом
Потрібно забезпечити постійний нагляд за постраждалим до прибуття бригади екстреної (швидкої) медичної допомоги. У разі погіршення його стану до приїзду бригади екстреної (швидкої) медичної допомоги повторно зателефонувати диспетчеру екстреної медичної допомоги.
#Підготовка населення до ТрО #тероборона #ТериторіальнаОборона #НаціональнийСпротив #ЗСУ #ТрОЗСУя
ПРИЄДНАТИСЯ
Скориставшись даними, наведеними на цій сторінці, кожен з вас зможе з легкістю знайти контакти Сил територіальної оборони Збройних сил України у своєму регіоні. Відповідні дані відкриються при натисканні на конкретну область на карті. Так ви зможете дізнатися адресу, контактні телефони та електронну пошту ТрО свого міста.
Дані наведені для кожного міста області. Зверніть увагу: у зв’язку з нестабільною ситуацією в Україні, деякі дані можуть бути неактуальними. Для уточнення інформації рекомендуємо зв’язатися з представниками ТрО своєї області (району) за телефоном або звернутись на гарячу лінію Сил територіальної оборони Збройних Сил України.

